Nunca se falou tanto em vacina quanto nos últimos meses. Um tratamento preventivo que induza a imunidade pode ser nossa saída rápida para a pandemia de Covid-19 – que mudou o rumo do mundo inteiro em 2020. Mas vírus e bactérias não são os únicos que podem ser combatidos com vacinas: desde 2009, pesquisadores vêm trabalhando em compostos que possam ajudar a tratar e reduzir a recorrência de diversos tipos de câncer.
Um desses estudos, publicado na semana passada na Nature, se mostrou particularmente promissor. Pesquisadores do Harvard’s Wyss Institute relataram ter unido “o melhor dos dois mundos” para propor um novo tratamento que une a efetividade da quimioterapia e a eficácia de longo prazo da imunoterapia.
Em testes de laboratório, a vacina contra o câncer baseada em biomaterial provocou uma reação em 14% das células T retiradas dos gânglios linfáticos de camundongos – indicando que foram “treinadas” para combater o câncer, contra 2,4% em cobaias não tratadas. Além disso, dar uma dose de “reforço” da vacina doze dias aumentou ainda mais o tempo de sobrevivência dos linfócitos. E o mais importante: 100% dos camundongos com câncer de mama que receberam a vacina sobreviveram ao tratamento.
“Uma vacina contra o câncer normalmente consiste em antígenos tumorais, assim como outras vacinas consistem em antígenos de patógenos”, explica o principal autor do artigo, Hua Wang, em entrevista por e-mail. A diferença, no caso do tratamento dos tumores, é que o composto atua no sentido de combater o câncer, mas também de prevenir uma recorrência. Para isso, combina-se dois tratamentos: a quimioterapia, que mata as células cancerosas, e a imunoterapia, que age no sistema imunológico do paciente para gerar uma resposta anticâncer sustentada.
“Numa vacina contra um vírus ou bactéria, você oferece uma parte do patógeno para que o seu sistema imune reconheça e monte uma resposta”, explica a médica responsável do Grupo de Oncologia Mamária do Instituto do Câncer de São Paulo (Icesp), Laura Testa. “No caso dessa nova vacina, ela também conta com um estimulador de colônias de granulócitos e monócitos que, quando o composto quimioterápico mata as células cancerosas, elas são apresentadas para o sistema imune. Assim, os glóbulos brancos conseguem montar uma resposta que fará uma vigilância para o caso de uma nova célula surgir depois”, completa.
Além de unir a efetividade da quimioterapia e a eficácia de longo prazo da imunoterapia, a vacina ameniza o lado negativo dos tratamentos convencionais. “Para a quimioterapia, que pode incluir efeitos colaterais graves e baixa eficácia, utilizamos uma dose baixa do medicamento quimioterápico para induzir uma resposta imunológica potente enquanto reduz os efeitos colaterais”, conta Wang.
Nos casos dos vírus – como o Sars-Cov-2, por exemplo – uma amostra retirada de um paciente pode servir para a produção de vacina para toda população. Mas com o câncer é diferente, e identificar e desenvolver antígenos específicos para um paciente sempre foi um gargalo no desenvolvimento de vacinas. “Tumores são pedaços da gente mesmo. Você tem que montar uma vacina contra uma célula que é sua, tem o seu genoma. E por isso, os tumores são diferentes para cada um de nós”, explica Laura Testa.
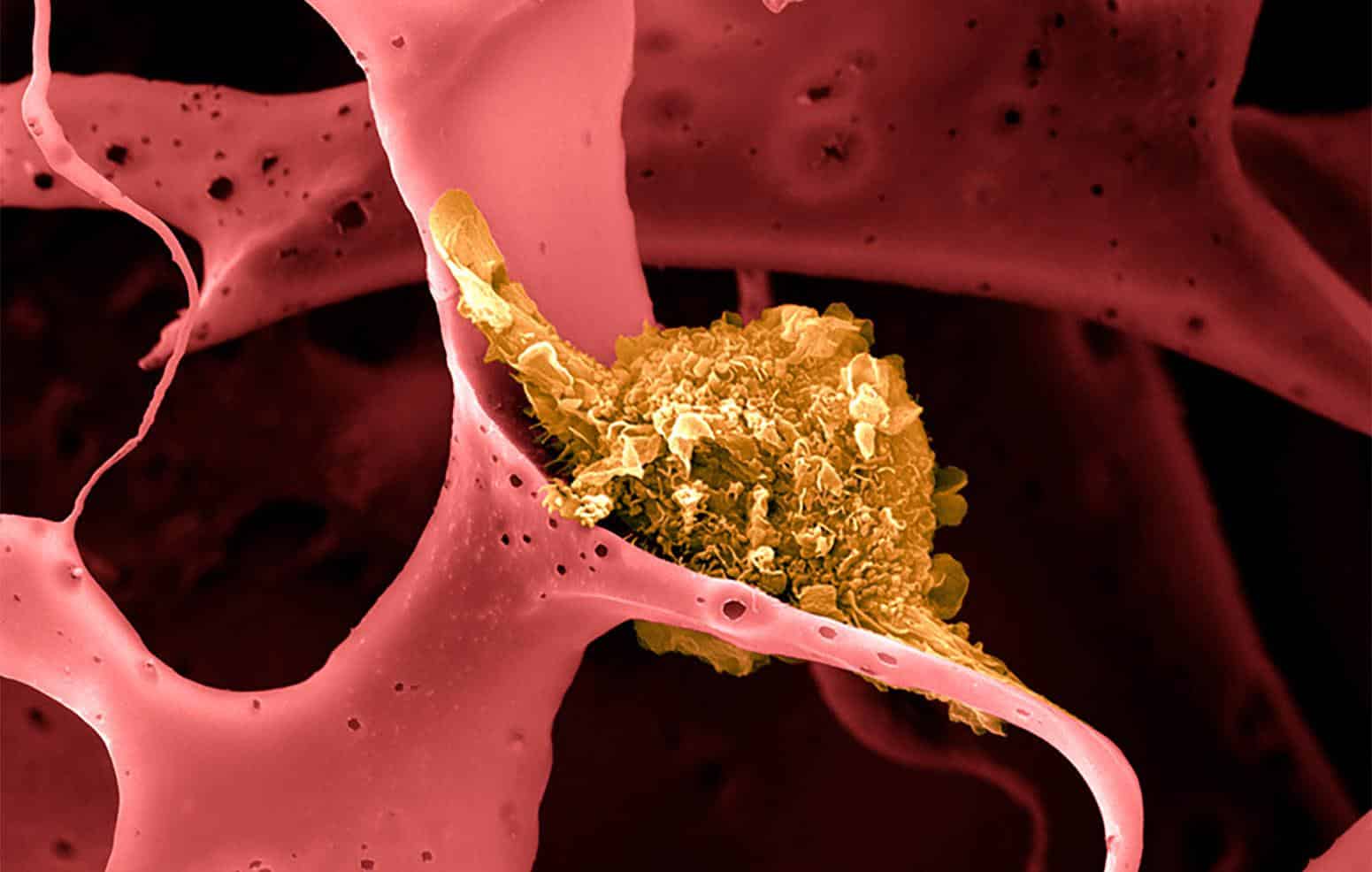
As células dendríticas (em amarelo) coletam antígenos das células tumorais e os transportam para os linfonodos e baço, onde são apresentados às células T, que montam um ataque imunológico contra o tumor. Imagem: Wyss Institute da Harvard University/Divulgação
O estudo da equipe do Harvard’s Wyss Institute resolveu isso utilizando as células tumorais mortas in situ para treinar o sistema imunológico. “Outro desafio significativo é gerar células T tumorais específicas suficientes e induzir uma resposta robusta”, lembra Wang. “Em nossa abordagem, o biomaterial que libera quimiocinas pode recrutar um grande número de células dendríticas (alguns milhões para 100 uL de gel em camundongos) para aproveitar ao máximo os antígenos tumorais gerados e, eventualmente, resultar em um grande número de antígenos específicas do tumor”, completa o pesquisador.
Os testes em laboratório foram realizados em cobaias com câncer de mama triplo-negativo, que de acordo com Wang é um tipo de tumor sólido agressivo, “notório pelo microambiente tumoral imunossupressor e pela taxa de sobrevivência muito mais baixa em comparação com outros tipos de câncer de mama”. De acordo com a médica do Icesp, esse tipo de câncer é o mais imunogênico entre os tipos de câncer de mama – e o único em que a imunoterapia se mostrou eficiente. “O que é longe do benefício encontrados no tratamento de outros cânceres muito mais imunogênicos, como o câncer de pulmão e o melanoma”.
O pesquisador do Harvard’s Wyss Institute garante que a vacina baseada em biomaterial in situ não só pode ser facilmente adaptada para tratar outros tipos de câncer, incorporando antígenos específicos a esses tumores, como pode ser utilizada em outras doenças. “O sistema biomaterial pode ser potencialmente utilizado para recrutar e programar diferentes tipos de células imunes no contexto de diferentes doenças, como distúrbios autoimunes e doenças inflamatórias”, afirma Wang.
Para Laura Testa, a pesquisa é um passo inicial, mas muito importante. “É uma estratégia diferente do que outras vacinas tentaram e é um resultado muito animador em laboratório. Nos parece um novo caminho que tem uma chance muito boa de seguir adiante nos próximos passos. É uma excelente notícia”.

